子宮頸がんによくあるご質問
ハイリスクHPVに感染したからといって、確実に子宮頸がんになるわけではありません。
ハイリスクHPVの持続感染が続くと、細胞ががん細胞へと変化し始めます。90%くらいのHPV感染は、免疫力によって自然に排除されていきます。
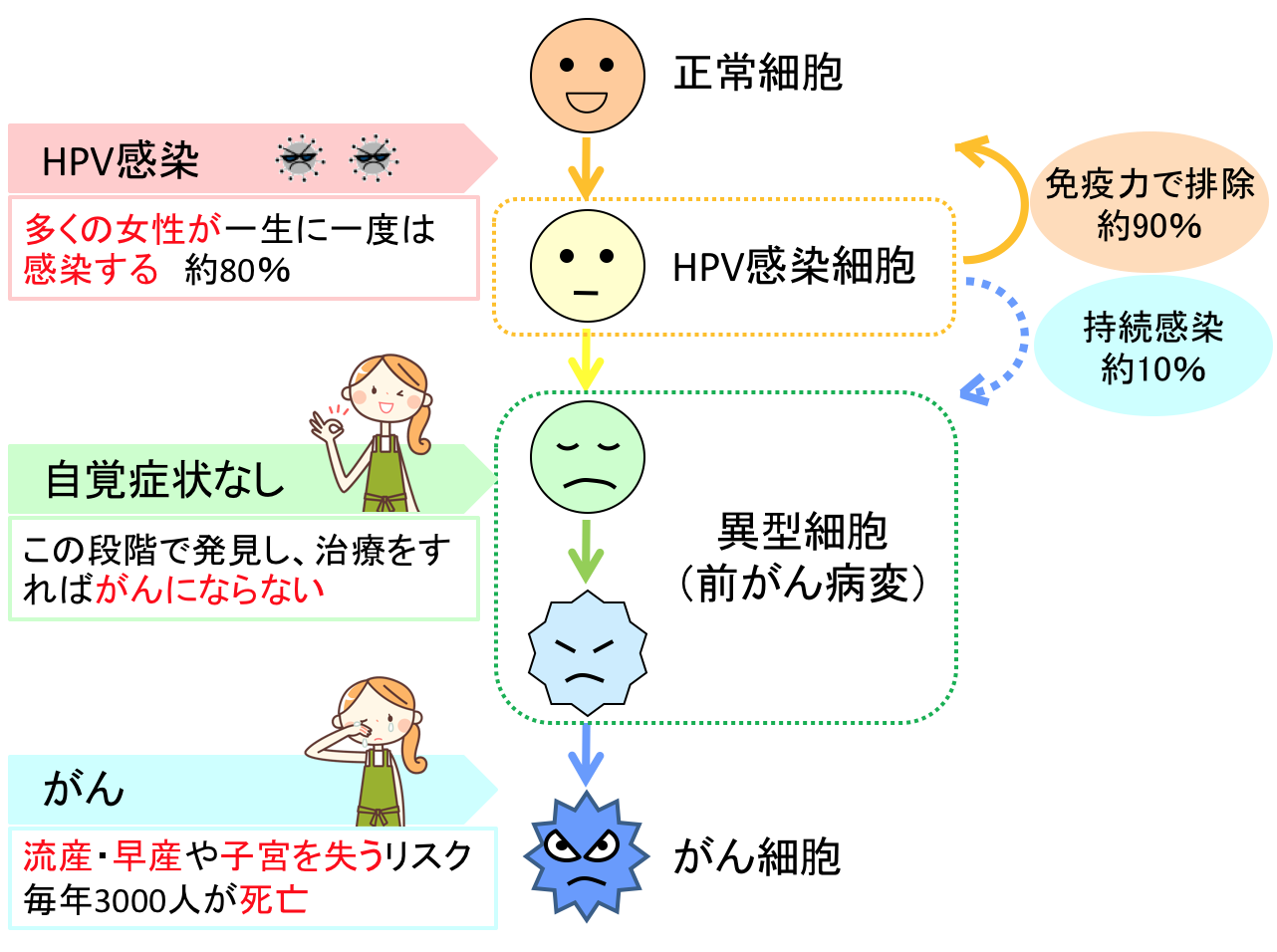
パートナーより同じハイリスクHPV型に繰り返し感染したり、免疫力が落ちていたりすると細胞に変化が現れてしまします。
細胞に変化が現れ始めても、まだ免疫力で排除されていきます。それなので、HPVに感染しても、自然に治ってしまうチャンスはまだまだあります。
ハイリスクHPVに感染していることがわかったら、何型のHPVに感染しているのか確認しましょう。そして、その型のHPVに繰り返し感染しないこと、免疫力を高めて排除する力を高めることが大事です。
また、パートナーからの繰り返しの感染を防ぐために、パートナーにもその型のHPV感染がないことを確認してもらいましょう。
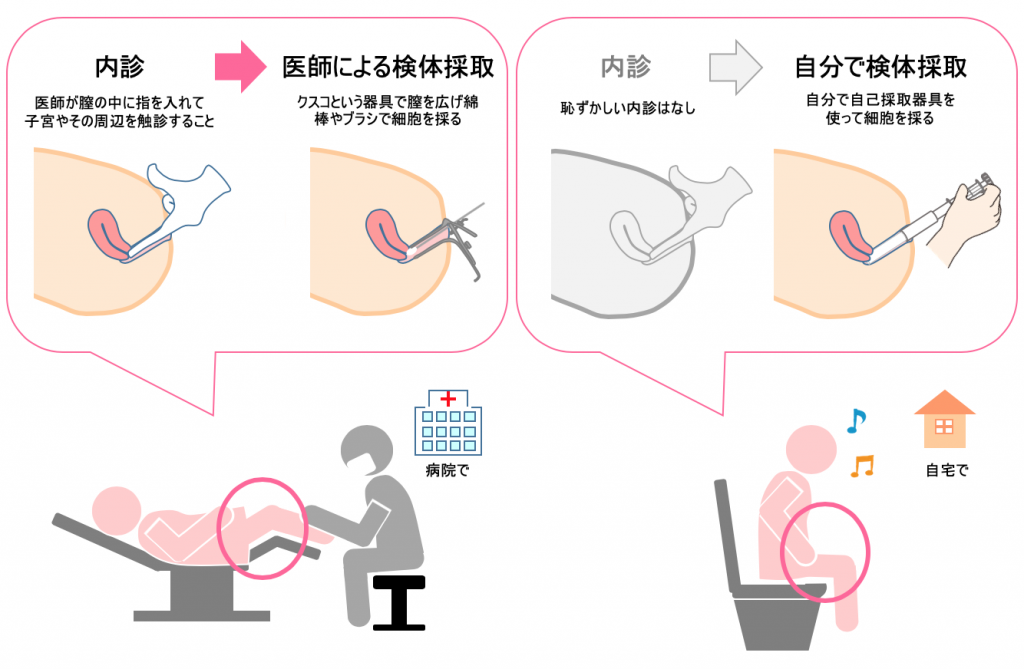
子宮頸がん検査は子宮頸部にがんになりかけている細胞、もしくはがん細胞がないかを調べる検査ですので、子宮の入り口の子宮頸部の細胞をブラシなどの採取器具でこすって採取し、それを顕微鏡で細胞を見る検査(細胞診)です。
一般的には産婦人科医により内診とセットで行われます。市区町村検診や企業健診、病院での検診はほとんどがこのタイプです。
一部の企業健診や家族検診、もしくはどうしても病院が苦手な方が個人的に自己採取型での子宮頸がん検査を受ける場合もあります。
可能です。子宮頸がん細胞診検査とハイリスクHPV検査の検体(検査に使う材料)は同じものです。一度の採取で両方の検査を受けることができます。
もしも細胞診検査で異常な細胞が見られるときにそれがハイリスクHPV感染によるものなのか、という確認をすることができるので同時に検査することが一番効果的です。
また、アイラボの検査キットでは追加検査も可能ですので、アイラボで子宮頸がん検査を受けた場合は残っている検体を使ってHPV検査の追加、ということも可能です。
子宮頸がんの検査で要精密検査となるのはASC-US以上の診断があるとき、つまりHPVの感染の可能性がある、もしくは感染がある、細胞ががんに向かって変化し始めている状態の時です。
初回の診断によって精密検査の種類は変わってきますが、精密検査がもう一度細胞診検査やHPV検査だった場合、たとえばつい数週間前に細胞診検査を受けたばかり、という人もいるでしょう。その場合、表面的部分にだけHPVに感染していたりASC-USの細胞があったなら、最初の細胞診検査の採取で全てその部分が拭われてしまっていることもあります。それなので、精密検査をしに行った時には悪い細胞は何もなく、「異常ありません」という結果が出てしまうのです。
細胞は無くなってしまっても、HPVのウイルスはまだ膣や子宮頸部付近に残っていることがあり、細胞は正常に見えてもHPVは検出されることもあります。
また、HPV感染の90%は自分の免疫力によって自然に排除されて消えていきます。検診を受けた時から精密検査を受けに行く間に体調が良くて、免疫によって排除されてしまうことも多々あるのです。
このように、検査するタイミングで検査結果が違ってしまうことはありえてしまうのも、子宮頸がん検査、HPV感染の特徴でもあります。誤診ではありません。
大事なのは医師の指示に従うことです。6ヶ月後に再検査を受けましょう、と言われたら、6ヶ月は膣を自然な状態に保っておきましょう。心配だからといって毎月のように検査していては、正しい結果が出ないこともあります。
このような検査結果に関する不安は、たくさんあると思います。不安になったら、検査を受けた先生からしっかり説明を求めましょう。もしアイラボで検査を受けたのなら、お気軽にアイラボにお問い合わせください。専門家たちが責任を持ってお答えします。
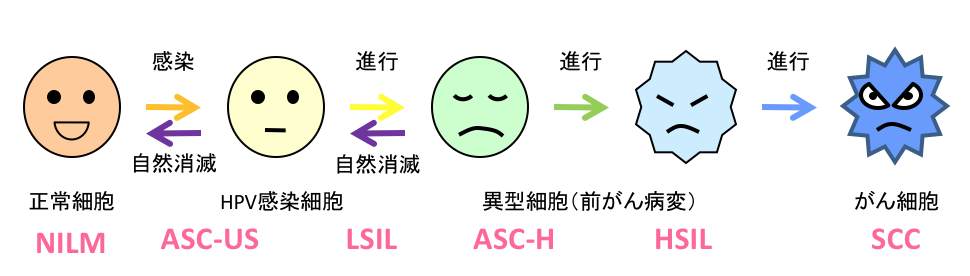
子宮頸がん細胞診には「ベセスダシステム」という、細胞診断と治療基準のガイドラインがあります。
これは、世界共通のガイドラインで、どこの国でも臨床医が迷うことなく同じ基準の診断と治療が提供できるようにという目的で作られました。
とても特別な用語ですが、もともとは細胞診検査と臨床医の治療基準を統一化するために作られたものなので、患者様には難しい診断結果となってしまっています。
この中でよく使われる「上皮内病変」というのはそういう意味で、子宮筋腫や子宮内膜症など、「上皮」におこらないのその他の子宮の疾患に関しては診断対象にはなっていないという意味を含めています。
それぞれの用語については「子宮頸がんについて」のページで詳しく説明しているのでそちらをご参考になさってください。
または、アイラボの無料電話相談をご利用ください。
まれにベセスダシステムの他に日本で昔から使われている「クラス分類」という分類を使う施設もあります。

NILMはNegative for Intraepithelial Lesion or Malignancy の頭文字をとったもので、「上皮内病変もしくは悪性がありません」と言う意味です。「ニルム」と読みます。
つまり、子宮頸がんに心配な細胞は見られませんと言う意味です。
子宮頸がんの心配はないけれど、カンジダやトリコモナス、細菌性膣症、萎縮性膣炎、膣炎などの変化がある場合も、NILMになります。

ASC-US(アスカス)はAtypical Squamous Cells of Undetermined Significance の頭文字をとったもので、「意義不明な異型扁平上皮細胞」と言う意味です。
正常とは言い切れない異型細胞が見られているけれど、それがHPV感染による変化なのか、その他の炎症性変化(カンジダや膣炎などにより細胞が反応している状態)なのか、区別することができない細胞が見られるときに、ASC-USが使われます。
細胞だけではHPVの感染があるかどうか確定できないので、ハイリスクHPVの遺伝子検査をして確認をするため、検診結果では「要精密検査」や「要医療機関受診」という区分になります。
でも、HPVの感染があるのかないのかをはっきりさせるためなので、「がん」には程遠い状態です。不安にならずにHPVの遺伝子検査を受けて感染の有無をはっきりさせましょう。
また、「ASC-USで精密検査を受けに行ったら何もないと言われた。診断が間違っていたのでは?」と言われる方が多くいます。これは診断ミスなのではなく、複数の理由が考えられますが、以下の2つの理由がほとんどです。
- 最初の検査から精密検査までの間に、免疫力によってHPVが排除、もしくは炎症が改善されて自然治癒したために、ASC-USと診断された異型細胞がなくなった。
- とても少ない量のASC-USの細胞は子宮頸部の表面的にだけある場合が多いので、最初の採取の際にすべて擦れて取れてしまった。
ASC-USで再検査になった場合は「6ヶ月後に再検査」など再受診の目安の時期を言われる場合があります。ASC-USと診断されてもそれ以上の病変が潜んでいることも否定できませんので、指示のあった再受診の時期を守って必ず再検査を受けましょう。

LSILはLow-grade Squamous Intraepithelial Lesion の頭文字をとったもので、「軽度の扁平上皮病変が見られます」と言う意味です。「ローシル」もしくはそのまま「エルエスアイエル」とよんでいます。
ハイリスクHPVに感染していて、その細胞変化の度合いが軽度な状態です。
ハイリスクのHPVに感染しているので、経過観察をしていくことはとても重要ですが、まだ子宮頸がんから程遠い段階で、体の免疫力でまだ大部分のHPVが自然に排除されていきます。
80〜90%の女性は一生のうちに一度はHPVに感染すると言われている時代です。
HPVに感染しているからといって必ずがんになるわけでもありませんし、決して恥ずかしいことでもありません。
ただし医師による経過観察が必要なため、検診結果では「要精密検査」や「要医療機関受診」という区分になります。
LSIL(ローシル)と診断されたら、医師の指示通りに経過観察の検査を受け、HPVが排除されて細胞が元の元気な状態に戻っていることを確認しましょう。

ASC-HはAtypical Squamous Cells, cannot exclude a High grade squamous intraepithelial lesionの頭文字をとったもので、「高度異形成を否定できない異型扁平上皮細胞」と言う意味です。「アスクエイチ」もしくは「アスクハイ」と読みます。
つまり、ハイリスクHPVの感染が見られ、次のHSILというがんの一歩手前、もしくは初期のがんを否定できない細胞が見られるけど、はっきりと診断できる十分な細胞が見られない時にASC-Hが使われます。
ASC-Hになると、がん寄りの診断になってきます。
医師による経過観察が必要なため、検診結果では「要精密検査」や「要医療機関受診」という区分になります。
医師の指示通りに経過観察の検査を受け、がんに向かってさらに進んでいないか、HPVが排除されて細胞が元の元気な状態に戻っているかの確認をしましょう。
HSILはHigh Grade Squamous Intraepithelial Lesionの頭文字をとったもので「高度の扁平上皮病変がみられます」と言う意味です。「ハイシル」と読みます。
細胞の変化が進み、非浸潤性か浸潤性のがんの細胞、もしくはなりかけの細胞(病変)が確認された状態です。
医師による検査と治療が必要なため、検診結果では「要精密検査」や「要医療機関受診」という区分になります。
HSILの診断がついた場合、組織検査が必要となります。この組織検査を行う事で浸潤性がんの早期発見にもつながります。
組織検査の方法として、子宮の入り口を円錐状に切り取り、現状確認されている疑わしき細胞を切除するという円錐切除術という手術を行います。
この手術後、病変部位の取り残しがなければ追加の治療は通常不要になります。
しかし、手術後の病理診断によってさらに深い部分に病変組織が見られたり、がんの浸潤が発見された場合には追加治療が必要となります。
円錐切除術は子宮の一部を切除する事になるので、今後妊娠が出来ないと不安に思われる方もいらっしゃいますが、この手術は将来赤ちゃんができる部分には傷ができないので、基本的にまだ妊娠することは可能です。
HSILはLSIL寄りのまだがんから少し離れているものから、すでにがん細胞が表面的に出来始めている状態まで広い範囲が含まれており、とても重要な診断です。
HSILといわれたら、早めに受診しましょう。

SCCはSquamous Cell Carcinomaの頭文字をとったもので、「扁平上皮癌」と言う意味です。「エスシーシー」と読みます。
扁平上皮癌(臨床期分類のIb以上)は浸潤がんになります。すぐに受診し、治療を始めましょう。
AGCはAtypical Glandular Cellsの頭文字をとったもので、「異型腺細胞」と言う意味です。「エイジーシー」と読みます。
子宮頸がんの10〜20%に起こる腺細胞の異常で、子宮頸部の奥の方の細胞がHPV感染を含め何らかの反応もしくは異常を示しているときに使います。
また、閉経後の女性の子宮頸部細胞診に子宮体部の細胞が見られた場合もAGCが使われます。子宮体がん検診の対象です。
子宮頸がんの予防において大事なことは、子宮頸がんワクチンをしても子宮頸がん検査も定期的に受けること。この二つのセットで予防することで、子宮頸がん対策にとても効果があります。
子宮頸がんの主因となるタイプのハイリスクHPVは現在すでに15種類くらい見つかっています。そのうちワクチンで予防できるのは2種類、もしくは7種類です。
子宮頸がん検査を少なくとも2年に一回受けることの重要性は、ワクチンを接種しても、ワクチンに含まれていない型によって子宮頸がんになってしまう可能性があるからです。それは検査で早期発見することが大切になってきます。
じゃあ検査さえすればワクチンはいらないのでは?
そんなことはありません。子宮頸がんワクチンに含まれている16型と18型はスーパーハイリスク型HPVといわれるものに含まれ、特にがんへの進展性が高いタイプです。これらの型は持続感染しやすく、また段階を踏まずにいきなりがんの手前の状態になって現れる可能性があるとも最新の研究で言われ始めています。
この危険なHPV型の感染を予防できるワクチンを接種することはとても有効的です。
ワクチン接種と定期細胞診検査のセットで子宮頸がん予防を徹底していただきたいと思います。
その他、ご不明点やご質問等ございましたらお気軽にご連絡ください。


