子宮頸がんは、HPVと呼ばれるウィルスによって引き起こされます。
このHPVと呼ばれるウィルスは100種類以上ありますが、そのうちの少なくとも15種類ほどが子宮頸がんの原因であることがわかっています。
HPVは皮膚や粘膜に感染するウィルスです。
感染経路は主に性交渉となりますが、口や手を介してだけの性的な接触でも感染します。
感染したHPVのおよそ90%は、免疫力や細胞の新陳代謝によって自然にいなくなりますが、排除されないで持続感染(ウイルスが長く居座り感染し続けていること)すると、そこからがんの元になる細胞ができてしまいます。
感染からがんの元になる細胞に変化してしまうまでに一般的には7年から10年、またはそれ以上の時間がかかるといわれていますが、最近では進行が早い症例も見られます。
またセックスの若年化により、とても若い頃にこのウイルスに感染してしまう可能性が増えている事から、子宮頸がん発症者の若年化とともに発症者人数の増加もあります。
がんになるまで症状はほとんどありません。「若いから」「症状がないから」といって安心できないのが子宮頸がんです。
しかし、がんになる前にがんの元を発見できるのも子宮頸がんの特徴です。
がんの元の段階のHPV感染で発見すれば、子宮を救える可能性が高くなります。つまり、検診をちゃんと受ければ「命はもとより、子宮も守れる」のです
きちんと子宮頸がんの事を知り、不安がある場合はすぐ相談や検査する事をおすすめします。

HPVは皮膚や粘膜に直接接触することで感染しますが、ほとんどは免疫力によって自然にいなくなります。
(まれにHPVの感染とは関係のない特殊ながん も存在します。
細胞診検査はこれらのがんを見逃さないためにも大切な検査です。)
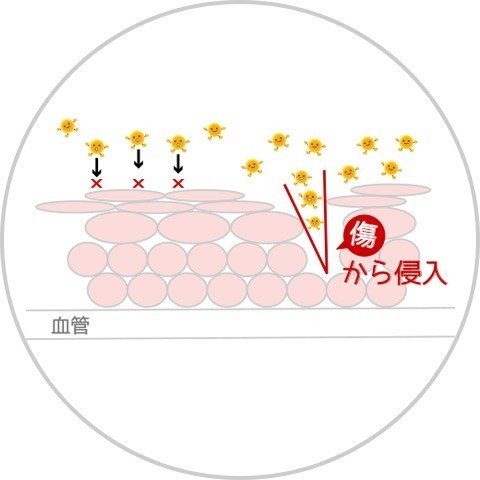
セックスはこすり合う行為なので、目に見えないくらいの小さな傷が出来、その傷からウイルスが侵入して感染します。

感染後、持続感染が続くとがん化し始めることがあります。
それが子宮頸がんです。
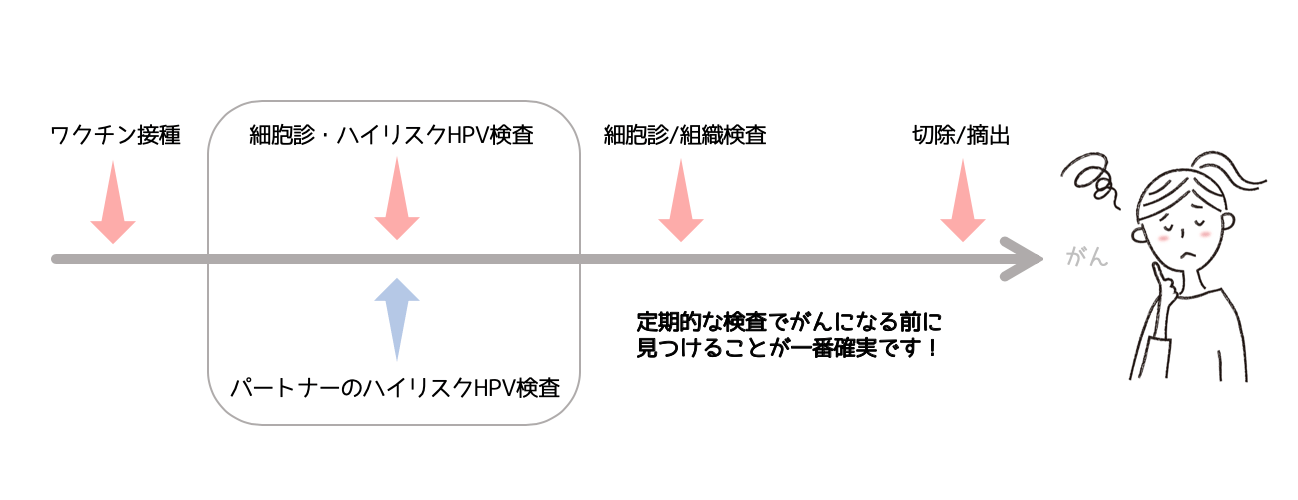
HPVワクチンを受けていても定期的な子宮頸がん検査は必須
子宮頸がんの予防において大事なことは、HPVワクチンを受けても子宮頸がん検査も定期的に受けること。この二つのセットで予防することで、子宮頸がん対策にとても効果があります。
子宮頸がんの主因となるタイプのハイリスクHPVは現在すでに15種類くらい見つかっています。そのうちワクチンで予防できるのは2種類、もしくは7種類です。それなので、ワクチンには含まれていない種類のHPVによって、子宮頸がんになってしまう可能性があります。
まれですがHPVに関係ないがんが発生することもあります。
HPVワクチンを受けても、セックスをするようになったら必ず子宮頸がん細胞診検査を定期的に受けましょう。
子宮頸がん検査を少なくとも2年に一回受けることの重要性は、細胞診検査でワクチンに含まれていなかったHPVもしくは他の原因による、細胞の異常(がん化)を早期発見することです。
それでは検査さえすればワクチンはいらないのでは? そんなことはありません。
子宮頸がんワクチンに含まれている16型と18型はスーパーハイリスク型HPVといわれるものに含まれ、特にがんへの進展性が高いタイプです。これらの型は持続感染しやすいことがわかっています。
この危険なHPV型の感染を予防できるワクチンを接種することはとても有効的です。
それなので、HPVワクチンは予防(限られたHPVの種類のみ)であり、子宮頸がん細胞診は早期発見(がん、もしくは将来がんになる細胞を見つける)全く別の役割があるのです。
HPVワクチン接種と定期細胞診検査のセットで子宮頸がん予防を徹底していただきたいと思います。
がんには様々なタイプのものがありますが、大まかに分けると「非浸潤性がん」と「浸潤性がん」の2種となります。
がんが発生した場所にとどまり、転移をしないもの
発生した場所にとどまらず近くの組織に入り込んだり、血管やリンパ管から全身に移行(転移)する可能性があるもの
HPV感染の予防法はあるの?
HPVワクチンを接種することで、そのワクチンに含まれている種類のHPVの感染を予防出来ます。また性交渉時のコンドームの使用などもHPV感染予防に有効です。
ただし、こういった予防法はHPV感染を100%予防できるわけではありません。
そのため、HPVワクチンの接種の有無に関わらず、定期的に子宮頸がん検診を受け、経過観察や負担の少ない治療につなげることが大切です。
アイラボの検査キットは、病院と同じ精度の検査がご自宅で受けられます。まずは自宅から簡単検査を始めませんか?