梅毒について
梅毒(Treponema pallidum)が原因となる病原体です。
とても感染力の強い病原体で、性器だけでなく体のいたるところの小さな傷から侵入し、感染します。
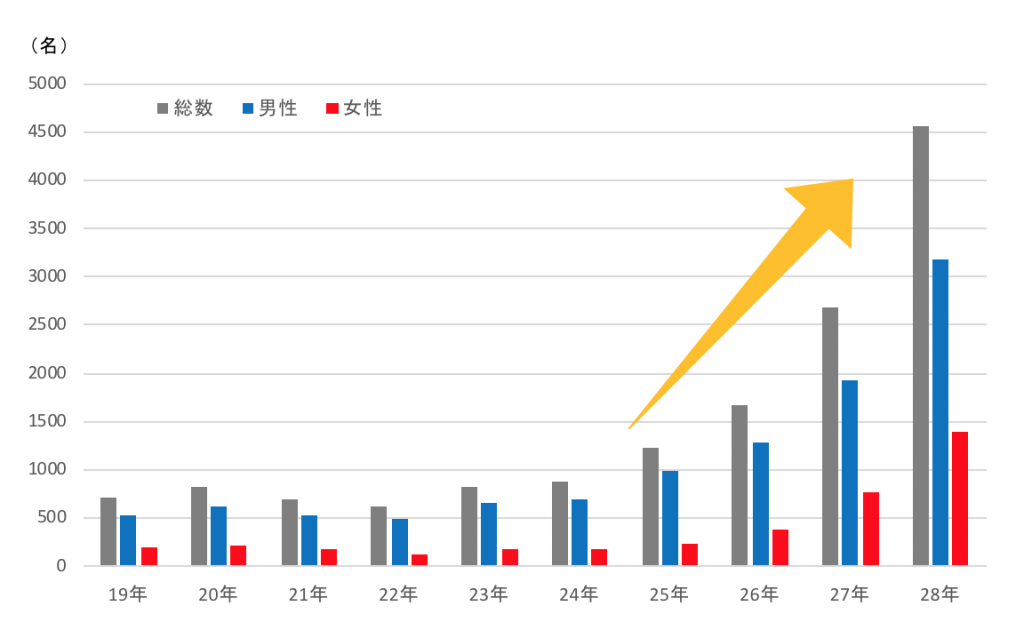
厚生労働省が実施した感染症発生動向調査(平成28年度)の「性別にみた性感染症(STD)報告数の年次推移」によると、平成19年度(2007年)が男女合わせて719名であったものが、平成28年度(2016年)では5,559名となり、増加率は7倍以上になっています。
(データ元:http://www.mhlw.go.jp/topics/2005/04/tp0411-1.html)
梅毒とは
- Treponema pallidum(トレポネーマ パリダム)という病原体が梅毒感染の正体
- 早期感染者の患部からの滲出液(しんしゅつえき:体液など)などに含まれる病原体が性交渉などにより, 粘膜や皮膚の小さな傷から侵入して感染する
- 病原体は直接接触でしか感染しないため、コンドームで覆われている部位は感染を防ぐことができる。コンドームの装着に関しては、オーラルセックスを含め、性行為のはじめから装着することが重要
- 口と口、口と性器、性器と性器、どの接触でもうつる可能性がある
- 感染した妊婦の胎盤を通じて赤ちゃんに感染した場合は, 流産, 死産, 先天梅毒を生じる原因にもなる
梅毒の症状
梅毒は、症状がある場合を顕症梅毒(けんしょうばいどく)、症状はないが検査で陽性になるものを無症候梅毒といいます。また、胎児が胎盤を通して母親から感染するものを先天性梅毒といいます。
ここでは、顕症梅毒について説明します。
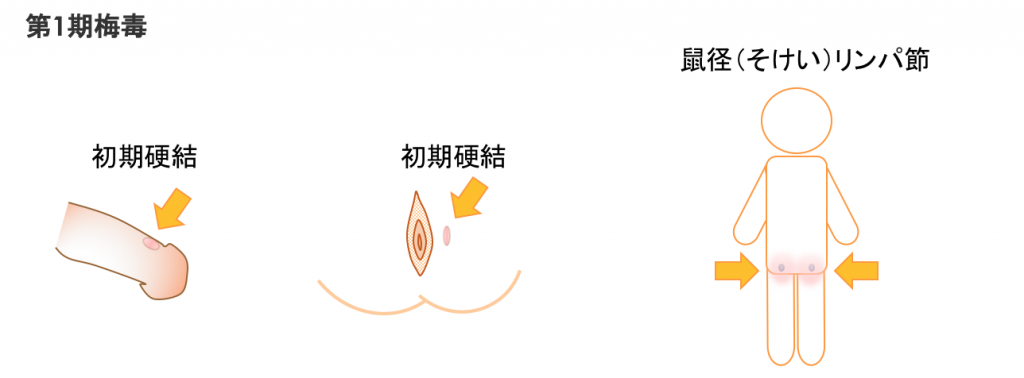
第1期梅毒:感染後約3〜6週間
感染した部分のしこり
硬性下疳(こうせいげかん)
足の付け根の鼠径(そけい)リンパ節が腫れる
無症状
感染した部位にあずき位の大きさで痛みのない“硬いしこり”(初期硬結)ができます。やがて中心部分に潰瘍ができ、これを硬性下疳(こうせいげかん)といいます。
多くは単独で出現しますが、たくさんできる事もあります。その後、足の付け根のリンパ節(鼠径リンパ)が腫れてきますが、痛みは伴わないのが特徴です。このような症状は数週間でなくなります。
症状がなくなっても、体内から病原体がいなくなったわけではなく、他の人にうつしてしまう可能性もあります。感染した可能性がある場合には、この時期に梅毒の検査が勧められます。
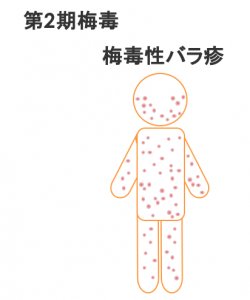
第2期梅毒:感染後3ヶ月〜3年
皮膚や粘膜の発疹
-
- 丘疹性(きゅうしんせい)梅毒疹:感染した後12週間くらいで見られる、あずき大で赤褐色の盛り上がった皮疹(丘疹)。この丘疹がヤマモモ(楊梅)の実に似ていたことから梅毒と名付けられたそうです。
- 梅毒性乾癬(かんせん):てのひらや足の裏にできる皮膚が厚くなりうろこ状になった角質が剥がれ落ちる(鱗屑:りんせつ)
- 梅毒性バラ疹:顔面や四肢などにみられる目立たない淡紅色の斑点
- 扁平コンジローマ:肛門の周りや外陰部などにみられる平べったい丘疹
- 梅毒性脱毛:爪くらいの大きさからコインサイズの円形、類円形の不完全な脱毛で、虫喰い状の脱毛とも言われるように、頭髪がまばらな印象を受ける状態になる
- 膿疱性(のうほうせい)梅毒疹:多発した膿疱がみられる場合 で、丘疹性梅毒疹から膿疱性梅毒疹に変わっていくこともある。免疫力が低下していることが多い。
臓器梅毒
第3期梅毒:感染後3年以降
結節性梅毒疹
皮下組織のゴム腫
第3期梅毒は現代ではもうほとんど見られなくなってきています。
第4期梅毒:感染後10年以降
大動脈炎
大動脈瘤
脊髄癆
進行麻痺など
第4期梅毒も現代ではもうほとんど見られなくなってきています。
(参照:日本性感染症学会 性感染症診断・治療ガイドライン2016)
梅毒の検査
検査のタイミング
3週間から一ヶ月以降(検査方法による)
検査方法
梅毒検査は、お近くの保健所などで無料・匿名で受けることができます。
梅毒の原因となるTreponema pallidum(抗原)が体の中で増えると、それに対抗して抗体が作られます。しばらくすると、抗原と抗体は共に血液の中に出現するようになるので、検査で調べることが可能です。検査では抗体と抗原を別々に調べることも、両方を同時に調べることもできます。
感染してから1ヶ月を過ぎたころから抗体が徐々につくられてくるため、抗体の有無やその量を調べる梅毒血清反応での検査が可能になります。
梅毒抗原検査
硬性下疳(こうせいげかん)の部分の内容物をメスなどでこすり取ったものを特殊な顕微鏡で観察することによって、病原体を簡単に確認することができます。古くからおこなわれている方法ですが、梅毒の抗体が上昇する前に診断できる方法なのでとても便利です。
検査を受けるタイミング:3週間以降
抗体検査
カルジオライピン抗原を用いた方法
- 凝集法
- ガラス板法
- RPR法
Treponema pallidumの抗原を用いた方法
- TPHA法(動物の赤血球)
- TP-PA(ゼラチン)
- TP-LA(ラテックス)
などがあります。
検査を受けるタイミング:1ヶ月以降(確実なのは3ヶ月以降)
1か月を過ぎた頃に受けた検査の結果が陰性の場合は感染していない可能性は高いと思われますが、3ヶ月経ってからもう一度検査をしておきましょう。
梅毒の治療法
バイシリンG(ベ ンジルペニシリンベンザチン)投与
天然のペニシリンで他のペニシリ ンよりも有効であると言われています。
塩酸ミノサイク リンまたはドキシサイクリン
ペニシリンアレルギーの場合には塩酸ミノサイク リンまたはドキシサイクリンを使います。
アセチルスピラマイシン
患者が妊婦さんの場合はアセチルスピラマイシンを使います。
(参照:日本性感染症学会 性感染症診断・治療ガイドライン2016)