膣炎について
思春期以降の女性では女性ホルモンが多く分泌されています。この女性ホルモンの作用で、膣の粘膜は厚くなり(細胞の層が増えることで厚くなります)、たくさんの乳酸菌が住み着きます。
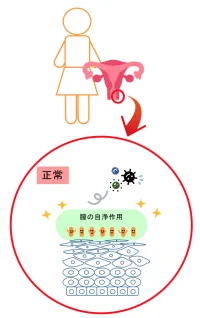
人間のお肌(皮膚)は通常弱酸性ですが、膣の中は乳酸菌の作用により、お肌よりさらに強い酸性になるので、肛門などから色々なバイ菌が入り込んでも、バイ菌が増殖できません。
これを膣の自浄作用(じじょうさよう)といいます。膣が自分自身で膣を清潔に保っているのです。
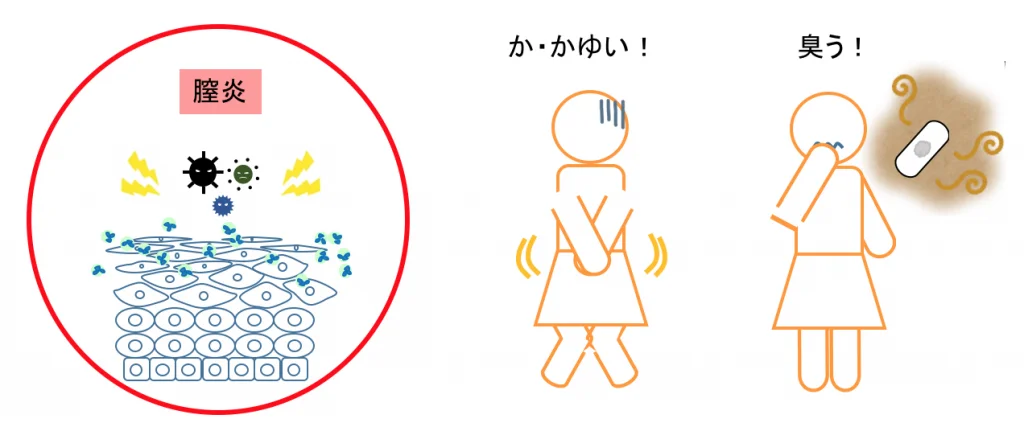
この膣の自浄作用が乱れ、膣が自分の力で守れなくなった状態を膣炎といいます。白や黄色のおりものが増え、炎症が強くなるにつれ黄色の度合いが増します。また、徐々に臭いがきつくなる傾向があり、かゆみを伴い場合があります。
幼児や閉経した女性の膣は、女性ホルモンの分泌が少ないために粘膜は薄くなり(これを萎縮:いしゅく と言います)、バイ菌に対する防御機構を持たないため、バイ菌が侵入すると簡単に膣炎を起こしてしまいます。
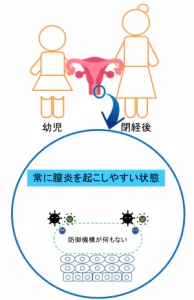
膣炎の原因は性感染症(STI/STD)や子宮頸がんだけでなく、不潔な状態や逆に膣内を洗いすぎてしまうなど様々です。
- 膣洗浄
- 過剰な洗浄
- 抗生剤の過剰投与
- 過度な疲労やストレス
- 過度なセックス
膣炎の症状
膣炎の症状
白や黄色のおりものが増える
においが強くなる
かゆみ
無症状
膣炎の検査
検査のタイミング
検査は膣炎の症状が感じられる時に検査を受けられます。
検査方法
膣炎は膣内のノーマルフローラのバランスが崩れて、炎症を起こしている状態です。
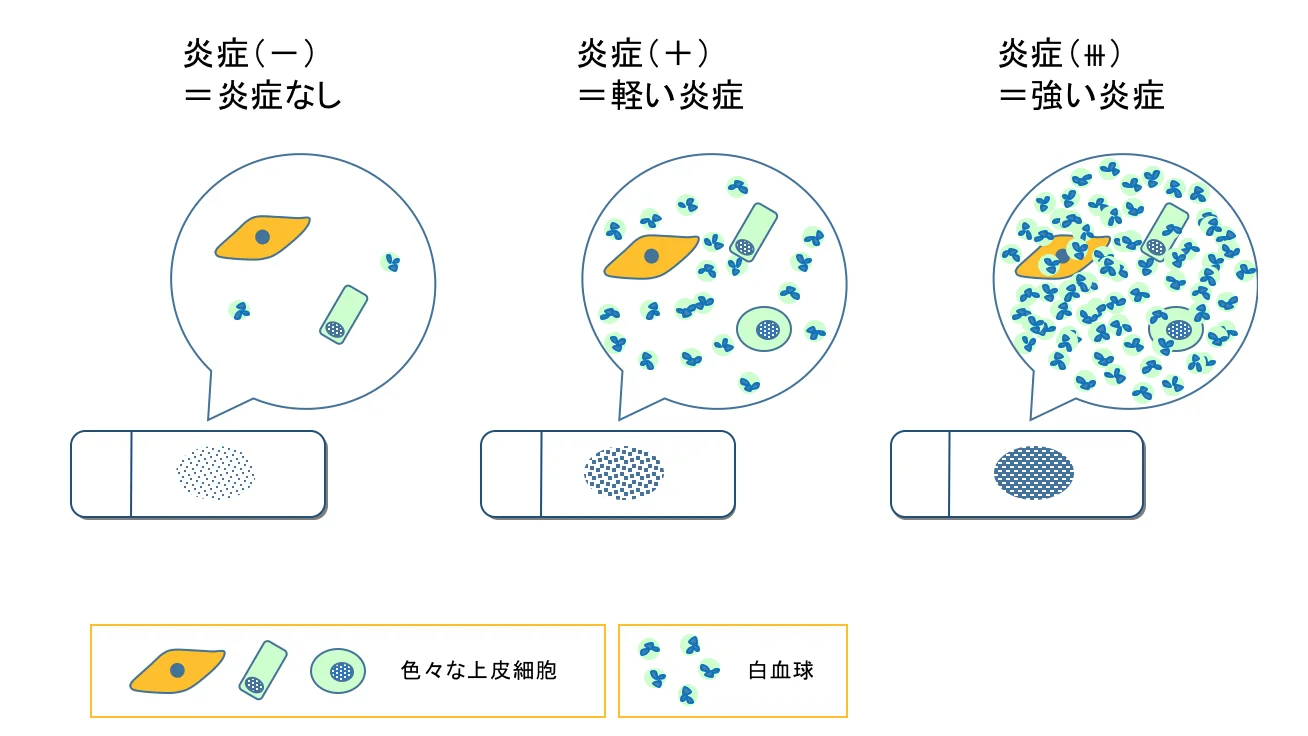
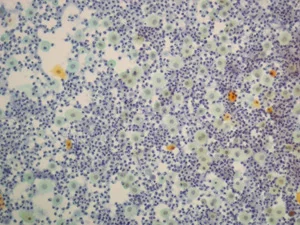
アイラボでは顕微鏡で細胞を見て、好中球(こうちゅうきゅう:炎症の指標となる白血球細胞)の量で診断します。
写真では濃い紫色の細かいツブツブが好中球です。
アイラボでは、検体を遠心分離した後、スライドガラスに塗り、パパニコロウ染色という方法で細胞を染めて(この一連の作業を標本作成と言います)、検体が適正に採取されているか、炎症があるかどうかを顕微鏡で確認しています。
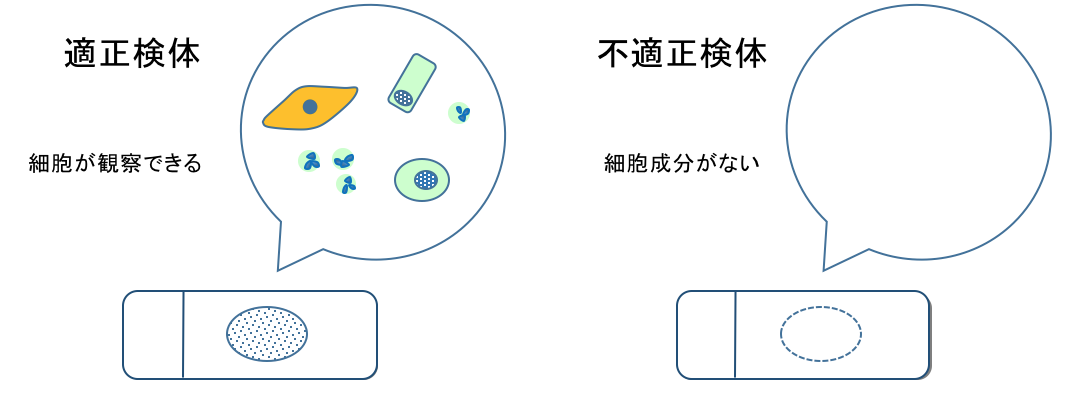
顕微鏡で見てみると、検体が適正に採取されている場合は、正常な人でもある程度の細胞が観察できます。
しかし、検体が適正に採取されていないと細胞成分がほとんどありません。
不適性検体では正しい検査結果が得られませんので、この場合、アイラボでは再採取をお願いしています。
次に、炎症の有無とその程度を観察します。
上皮細胞(皮膚や粘膜の細胞)より小さな白血球が炎症を示す細胞です。正常でも数個程度は見られます。
軽い炎症を起こしていると白血球の数が増えてきます。
尿道から膿が出ているような状態では、どこもかしこも白血球だらけで、強い炎症を起こしていることがわかります。